Wie wird Lungenkrebs diagnostiziert?
Je früher Lungenkrebs erkannt wird, desto erfolgreicher kann er behandelt werden und desto besser ist die Prognose. Eine zügige Diagnose ist deshalb wichtig. Bei Warnzeichen wie hartnäckigem, blutigem Husten, Atemnot und Schmerzen in der Brust sollten Betroffene rasch einen Arzt oder eine Ärztin aufsuchen.
Erste Anlaufstelle ist für viele Patient:innen die Hausarztpraxis. Besteht der Verdacht auf Lungenkrebs, folgt aber meist eine Überweisung zu Fachärzt:innen für Innere Medizin und Pneumologie.
Anamnese
Der erste Schritt in der Diagnose von Lungenkrebs ist die sogenannte Anamnese: Im Gespräch mit dem Patienten beziehungsweise der Patientin erkundigt sich die Ärztin oder der Arzt nach der Krankengeschichte, Rauchgewohnheiten und anderen Risikofaktoren sowie danach, ob Familienangehörige an Lungenkrebs erkrankt sind.
Röntgen und CT
Es folgen körperliche Untersuchungen. Eine Röntgenuntersuchung des Brustkorbs liefert erste Informationen – insbesondere, wenn frühere Röntgenaufnahmen der Lunge zum Vergleich vorliegen. Eine genauere Einschätzung, ob in der Lunge ein Tumor vorhanden ist, ermöglicht in einem weiteren Schritt eine Computertomografie (CT).
Die CT ist ein Röntgenverfahren, mit dem Querschnittbilder des menschlichen Körpers erstellt werden. Anders als beim herkömmlichen Röntgen lassen sich mittels CT nicht nur grobe Strukturen und die Knochen erkennen, sondern auch Weichteilgewebe wie die Lunge.
Sie kommt zum Einsatz, wenn sich auf dem Röntgenbild erkennbare Veränderungen nicht zweifelsfrei einordnen lassen oder bereits ein starker Verdacht auf ein Bronchialkarzinom besteht.
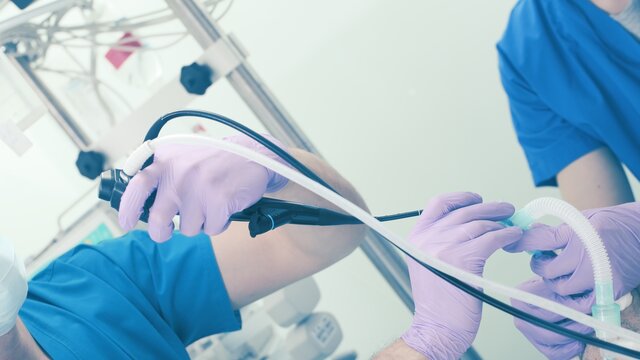
Lungenspiegelung und Biopsie
Aber auch mit einem CT lässt sich nicht sicher feststellen, ob eine Veränderung in der Lunge gut- oder bösartig ist. Um Lungenkrebs festzustellen oder sicher auszuschließen, muss Gewebe aus verdächtigen Bereichen entnommen und unter dem Mikroskop auf Krebszellen untersucht werden.
Die Entnahme einer Gewebeprobe aus der Lunge (Biopsie) erfolgt in der Regel im Rahmen einer Lungenspiegelung (Bronchoskopie). Dabei wird ein Schlauch oder ein Rohr, an dessen vorderem Ende eine Kamera und eine kleine Zange befestigt sind, durch die Luftröhre in die Lunge geschoben.
Die Untersuchung kann ambulant unter Sedierung (mit einem Beruhigungsmittel) durchgeführt werden und dauert nur etwa zehn bis 15 Minuten. Manchmal ist aber auch eine Narkose im Krankenhaus nötig.
Gut zu wissen: Die Lungenspiegelung mit Entnahme einer Gewebeprobe ist die wichtigste Untersuchung, um Lungenkrebs sicher zu diagnostizieren.
Das bei der Lungenspiegelung aus der Lunge entnommene Gewebe wird im Labor auf Krebszellen untersucht. Diese feingewebliche (histologische) Beurteilung ermöglicht die Unterscheidung zwischen gut- und bösartigen Tumoren. Pathologinnen und Pathologen können im Labor unter dem Mikroskop außerdem die Tumorart genau bestimmen.
Welche Arten von Lungenkrebs gibt es?
Ärzt:innen teilen Lungenkarzinome in zwei Hauptarten von Tumoren ein:
- Nicht-kleinzelliger Lungenkrebs (englisch: non-small cell lung cancer, abgekürzt NSCLC)
- Kleinzelliger Lungenkrebs (englisch: small cell lung cancer, abgekürzt SCLC)
Die meisten Patient:innen (80–85 %) haben einen nicht-kleinzelligen Lungenkrebs, die restlichen 15 bis 20 Prozent einen kleinzelligen Lungenkrebs.
Die Differenzierung ist wichtig, da die beiden Tumorarten einen unterschiedlichen Krankheitsverlauf zeigen und auch unterschiedlich behandelt werden müssen.
Welche Rolle spielen Biomarker?
Noch feiner unterteilt werden Lungenkarzinome nach bestimmten molekularbiologischen Merkmalen der Tumorzellen. Auch die sind wichtig für die Behandlung. Dabei handelt es sich zum Beispiel um Genveränderungen, die in einigen Tumoren zu finden sind.
Ihre Diagnose erfordert eine molekularbiologische Untersuchung des Tumorgewebes. Ärzt:innen bezeichnen diese Veränderungen als Biomarker.
Zu den wichtigsten Biomarkern zählen die EGFR-Mutation und die ALK-Translokation. Patient:innen, deren Tumoren diese Biomarker aufweisen, können von speziellen zielgerichteten Arzneien profitieren.
Darüber hinaus gibt es Immuntherapien, die nur bei Tumoren eingesetzt werden können, die auf der Zelloberfläche große Mengen bestimmter Proteine (zum Beispiel PD-L1) aufweisen.
Untersuchungen für die Therapieplanung
Steht die Diagnose Lungenkrebs und die Tumorart fest, geben weitere Untersuchungen zusätzliche Anhaltspunkte dafür, wie die optimale Behandlung für den einzelnen Patienten beziehungsweise die einzelne Patientin aussehen sollte.
Tumorausbreitung beurteilen
Wichtig ist vor allem, festzustellen, wie stark der Tumor sich ausgebreitet hat und ob er bereits in anderen Bereichen des Körpers Tochtergeschwülste (Metastasen) gebildet hat. Geeignet sind dafür verschiedene bildgebende Untersuchungen:
- Computertomografie (CT) mit Kontrastmittel
- Magnetresonanztomografie (MRT)
- Positronenemissionstomografie (PET)
- Knochenszintigrafie
Ergänzend können Ultraschalluntersuchungen und auch eine Spiegelung des Mediastinums (Brustraum zwischen den Lungenflügeln) und des gesamten Brustraums (Thorakoskopie) durchgeführt werden, um die Ausdehnung des Tumors genau zu bestimmen und zum Beispiel Lymphknoten-Metastasen aufzuspüren.
Stadium des Tumors bestimmen
Die Ergebnisse der verschiedenen Untersuchungen dienen unter anderem dazu, das Krankheitsstadium zu bestimmen, in dem sich das diagnostizierte Lungenkarzinom befindet. Die exakte Zuordnung zu einem bestimmten Stadium ist entscheidend für die Auswahl der richtigen Therapie. Ärzt:innen verwenden dafür die sogenannte TNM-Klassifikation:
T steht für die Größe des Tumors.
N steht für den Befall der Lymphknoten.
M steht für das Vorhandensein von (Fern)Metastasen.
Weitere Ziffern und Kleinbuchstaben hinter den Buchstaben T, N und M stehen für die Ausdehnung des Tumors in der Lunge (T1–4), die Zahl und Lage der befallenen Lymphknoten (N0–3) und das Vorhandensein oder Fehlen von Metastasen (M1 oder M0).
Vermerkt die Ärztin oder der Arzt in der Patientendokumentation zum Beispiel das Stadium „T1 N0 M0“, handelt es sich um einen kleinen Tumor, der noch nicht in den Hauptbronchus eingewachsen ist, keine Lymphknoten befallen und keine Metastasen gebildet hat.